Необходимые исследования на первом скрининге при беременности
Первый скрининг при беременности принято делать позже 11 недели.
Тогда будущей маме предстоит пройти исследование ультразвуком и сдать на анализ кровь из вены. Генетические отклонения и значительные патологии можно выявить уже на ранних сроках беременности.
Содержание:
Почему первый скрининг пропускать нельзя?
В первом триместре беременности женщина должна обследоваться. Любой гинеколог женской консультации скажет, что это необходимый и важный шаг при постановке на учет.
Разумеется, приказывать идти на УЗИ и анализ крови из вены врач не вправе, но сама женщина должна понимать, что исследования на раннем сроке необходимы.
Первый триместр беременности – это самое подходящее время для обнаружения врожденных патологий.
Видео:
В этот период будущая мама будет точно проинформирована, нет ли у ребенка серьезных нарушений в количестве и последовательности хромосом.
Раннее обследование беременной показывает, не грозит ли ее ребенку синдром Дауна или Эдвардса.
УЗИ в первые три месяца позволит узнать, насколько правильно развивается центральная нервная система ребенка, рассмотреть зачатки головного и спинного мозга.
Если они формируются неполноценно, то в дальнейшем станут причиной инвалидности или смерти ребенка.
Пропускать исследования плода в ранние сроки не должны юные девушки, забеременевшие до совершеннолетия, и женщины в старшем возрасте.
Именно у них, согласно статистике, могут возникнуть проблемы с вынашиванием ребенка.
Предписание гинеколога сходить на УЗИ нельзя игнорировать женщинам, рожавшим детей с заболеваниями на генетическом уровне.
К исследованиям в первом триместре беременности следует относиться серьезно женщинам, чьи родные переносят наследственные заболевания.
Без опозданий проходить первый скрининг рекомендуется женщинам, прошлая беременность которых была замерзшей или закончилась выкидышем.
Если беременная ранее работала на производстве вредной продукции или принимала таблетки, опасные для здоровья ребенка, то ей забывать про скрининг нельзя.
Но вовремя проходить исследования первого триместра нужно не только этим группам женщин, а всем, чтобы не волноваться за своего ребенка.
Видео:
Будет лучше, если беременная пройдет все необходимые процедуры между 10 и 14 неделями. Но УЗИ и биохимический скрининг будут наиболее информативными на 11 – 13 неделе.
В эти сроки можно с точностью измерить количество гормонов в крови и показатель воротниковой зоны.
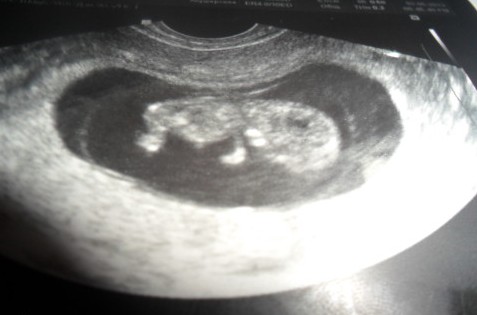
11 – 13 неделя беременности – это период, когда врачу отчетливо видны внутренние органы и части тела плода.
В это время определяют копчико-теменной размер эмбриона, который свидетельствует о степени его развития и дате родов. Позже установить этот показатель становится невозможно.
Что предпринять перед первым скринингом?
На УЗИ нужно предварительно записаться и запомнить назначенные дату и час.
Кабинеты для обследования ультразвуком работают с утра до вечера, поэтому у женщины есть возможность выбрать наиболее подходящее время. Анализ крови обычно берут с утра, поэтому чаще всего его проходят перед УЗИ.
Если женщина собирается сдать кровь из вены и пройти ультразвуковое исследование первого триместра за один день, ей придется подготовиться сразу ко всему.
За сутки до похода в женскую консультацию нужно скорректировать свой рацион. Необходимо исключить жирное, жареное и сладкое, а также морепродукты и цитрусовые фрукты.
Утром, когда до забора крови остается несколько часов, нельзя завтракать.
Подготовка к ультразвуковому исследованию в первом триместре беременности требует выполнения процедур личной гигиены, ведь трансабдоминальное обследование на ранних сроках часто комбинируют с вагинальным.
Обязательное условие для осуществления ультразвукового исследования через стенку брюшной полости – наполнение мочевого пузыря.
Большинство женщин выпивают большое количество воды еще дома и долгое время терпят позывы в туалет, ведь очередь на УЗИ может быть длинной.
Видео:
Если сдерживаться становится трудно, надо обратиться к медсестре, которая попросит врача принять вас скорее остальных.
Чтобы избежать такой нехорошей ситуации, литр воды можно выпить, сидя в очереди, за полчаса до процедуры.
Перед проведением обследования ультразвуком рекомендуется очистить желудочно-кишечный тракт от каловых масс. Неочищенный кишечник несколько ухудшит обзор матки и плода.
Поэтому несколько дней перед исследованием нужно питаться только легкими продуктами, не вызывающими газообразования.
На время придется отказаться от ржаных хлебобулочных изделий и овощей, содержащих грубую клетчатку. Газированные напитки, орехи и семечки тоже под строжайшим запретом.
Для обследования в первом триместре, кроме пеленки и чистых носков, понадобится специальный презерватив для вагинального датчика. Это защитное приспособление можно найти в аптеке.
Пеленку женщине нужно будет подложить под тело, потом ею можно будет убрать с кожи живота остатки геля. Естественно, врачу процедурного кабинета потребуется предоставить направление от гинеколога.
Как выполняется первый скрининг?
Обычно скрининг проводится в том же месте, где женщина обращается к гинекологу. Для сдачи анализа крови она должна прийти утром в лабораторию и предоставить медсестре возможность проколоть вену на сгибе руки и взять пробу крови.
Результат этого анализа будет известен не раньше, чем через полторы недели. Но в первом триместре анализ делают быстрее, чем во втором, потому что измеряют в сыворотке крови количество двух, а не трех или четырех гормонов.
Фото:
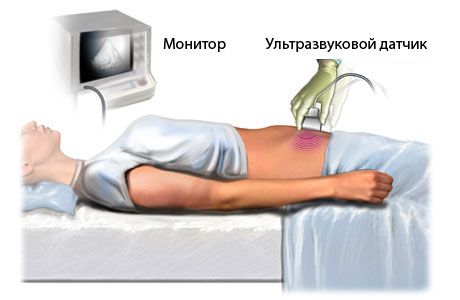
Затем проводится ультразвуковое исследование. Сначала врач осматривает плод через живот беременной.
Поэтому женщине необходимо постелить на кушетку пеленку, лечь на нее и освободить живот с паховой областью от одежды.
На живот пациентки врач нанесет немного геля для улучшения скольжения датчика и начнет осуществлять прибором манипуляции, при этом сообщая медсестре, заполняющей протокол, некоторые цифры и термины.
Это займет несколько минут. Потом женщина может вытереть живот пеленкой – гель легко отстирывается – и одеться.
После проведения трансабдоминального УЗИ врач может попросить беременную опорожнить полный мочевой пузырь. Это нужно, чтобы продолжить исследование трансвагинальным методом.
Он предполагает введение тонкого прибора во влагалище. Кстати, сейчас на раннем сроке беременности врачи проводят преимущественно этот вид обследования.
Чтобы врач смог осмотреть плод через влагалище, женщине потребуется снять нижнее белье, принять лежачее положение, согнуть и поставить ноги на некотором расстоянии друг от друга.
В это время врач надевает на датчик презерватив для УЗИ и вводит его внутрь полового органа женщины.
Страшиться этой процедуры не нужно. Исследование проводится с помощью небольшого в диаметре датчика, который не причиняет болевых ощущений и не вызывает особого дискомфорта.
Фото:
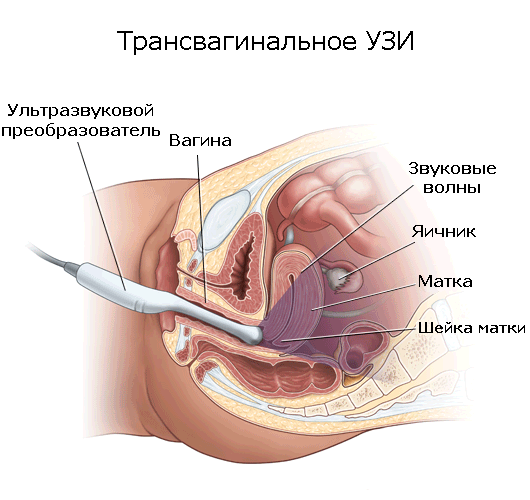
Вагинальный датчик даст больше сведений о течении беременности и развитии плода, нежели устаревший способ исследования через стенки живота.
Трансабдоминальное ультразвуковое исследование сегодня принято делать только во втором или третьем триместре. Результаты обследования будут известны сразу же.
Интерпретация результатов УЗИ
Когда проходит самое первое ультразвуковое исследование, врач определяет копчико-теменной размер. Его значение – это расстояние от копчика до темечка плода.
Затем измеряется в миллиметрах промежуток между внешним и внутренним контурами костей темени (бипариетальный размер).
Также врачом делаются измерения носовой кости, толщины складки на шее (воротникового пространства) и частоты сердечных сокращений (ЧСС).
Понять результаты исследования первого триместра поможет представленная расшифровка.
В первом триместре беременности КТР (копчико-теменной размер) имеет следующие нормы:
- на 11 неделе – от 3,4 до 5 см;
- на 12 неделе – от 2,2 до 5,9 см;
- на 13 неделе – от 5,1 до 7,5 см.
Размеры носовой кости должны укладываться в строгие рамки. Нормы для этого показателя выглядят так:
- на 11 неделе беременности – кость носа должна отчетливо просматриваться, но измерять ее пока затруднительно;
- на 12-13 неделе беременности – кость вырастает как минимум до 2,5 мм, но иногда это значение может достигать только 2 мм.
Фото:
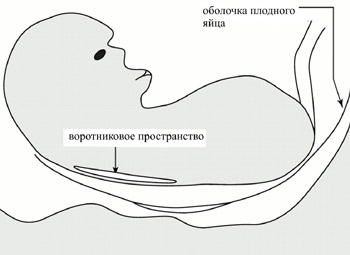
Расшифровка цифр ТВП или толщины воротникового пространства, если показатель не отклоняется от установленной нормы, выглядит следующим образом:
- на 11 неделе – от 0,8 до 2,2 мм;
- на 12 неделе – до 2,5 мм;
- на 13 неделе – до 2,7 мм.
На нормальные результаты исследования на 11 неделе беременности указывает значение бипариетального размера от 1,3 до 2,1 см.
На 12 неделе беременности нормы изменяются: БПР должен быть равен минимум 1,8 см, максимум – 2,4 см. На 13 неделе норма этого значения колеблется между 2 и 2,8 см.
Положительными или отрицательными являются результаты исследования, можно судить и по частоте биения сердца плода. Норма для этого показателя на 11 неделе – 155 – 178 уд./мин.
На неделю позже сердечный ритм изменяется: в норме сердце сокращается 150 – 174 раза в минуту. На 13 неделе первого триместра сердцебиение немного замедляется (147 – 171 уд./мин.).
Результаты УЗИ первого триместра позволяют сделать выводы о наличии или отсутствии патологических изменений внутренних тканей и органов ребенка.
Определить, нет ли у плода генетических заболеваний, поможет следующая расшифровка:
- О синдроме Дауна на 11 – 13 неделе беременности свидетельствует отсутствие у плода носовой кости или отклонение ее размеров от нормы. Контуры лица при этом плоские;
- У плода диагностируют синдром Эдвардса, если на пуповине только одна артерия и имеется грыжа. Об этом заболевании на 11 – 13 неделе беременности сигнализирует редкое сердцебиение и несоответствующий норме размер носовой кости;
- Синдром Патау сопровождается грыжей на пуповине, слишком быстрым сердцебиением.
Как понять данные анализа крови?
Расшифровка анализа крови из вены требует разобраться в цифрах двух показателей – гормона бета-ХГЧ и белка РАРР-А.
Свободный хорионический гонадотропин в первом триместре беременности имеет следующие нормы:
- на 11 неделе – 17,4 – 130,4 нг/мл (медиана 47,73 нг/мл);
- на 12 неделе – 13,4 – 128,5 нг/мл (медиана 39,17 нг/мл);
- на 13 неделе – 14,2 – 114,7 нг/мл (медиана 32,14 нг/мл).
Если уровень ХГЧ выше нормы, то у ребенка может наблюдаться синдром Дауна. Но иногда это явление вызвано сильным токсикозом у женщины и многоплодной беременностью.
Низкий уровень гормона обычно указывает на неправильное развитие плода и угрозу выкидыша. Еще это может быть причиной наличия у плода синдрома Эдвардса.
Видео:
Результаты забора крови из вены в первом триместре должны отражать следующие значения протеина РАРР-А:
- на 11 неделе беременности – 0,46 – 3,73 мЕд/мл;
- на 12 неделе беременности – 0,79 – 4,76 мЕд/мл;
- на 13 неделе беременности – 1,03 – 6,01 мЕд/мл.
Если количество РАРР-А в период первого триместра выше нормы, это не опасно, а если ниже, следует подозревать синдром Дауна, Эдвардса или Корнелии де Ланге.
В других случаях причина низкого количества протеина в крови может заключаться в замерзшей беременности или риске самопроизвольного аборта.
Расшифровка результатов биохимического скрининга первого триместра предполагает определение коэффициента МоМ.
Если женщина вынашивает одного ребенка, то его значение должно колебаться между 0,5 и 2,5. Нормальный показатель МоМ при многоплодной беременности – не более 3,5.
Но рассчитать это значение можно только с помощью специальной программы, берущей за основу возраст, вес и другие данные беременной женщины.
На результаты анализа крови беременной может повлиять прием определенных лекарственных препаратов, многоплодная беременность и имплантация эмбриона (ЭКО).
Также при оценке результатов биохимического скрининга следует учитывать заболевание матери ребенка сахарным диабетом, ее лишний или недостаточный вес.
Иной раз даже психологическое состояние беременной может сделать анализ плохим.
Подытоживая все вышесказанное, можно сказать, что первый скрининг проходит для беременной в 5 этапов:
- устанавливается срок беременности (по календарю или ультразвуковому исследованию);
- осуществляется исследование ультразвуком (на 11 – 13 неделе);
- полученные сведения записываются в анкету;
- делается биохимический скрининг;
- оценка результатов и беседа с гинекологом и генетиком (если нужно).