Показания для второго скрининга УЗИ
Ко второму скринингу УЗИ плод уже настолько развит, что на мониторе видно каждый его орган, можно разглядеть, сколько пальчиков у него на руках и ногах.
Обследование, проведенное в это время, позволяет выявить ряд опасных отклонений в развитии.
В отличие от первого скрининга, второй назначают не всем беременным, но если врач предложил его пройти, значит, для этого существуют причины и отказываться нельзя.
Содержание:
Показания для второго скрининга
Скрининговыми исследованиями называют методы, которые можно применять для обследования больших групп населения.
Это простые в использовании методики, не приносящие вреда, абсолютно безопасные. Целью скрининговых исследований является выявление больных и тех, кто входит в группы риска.
У беременных делается так называемый пренатальный скрининг, направленный на поиск аномалий в развитии плода.
Фото:
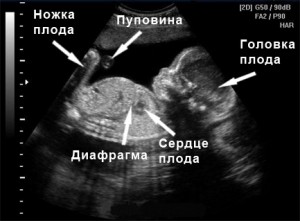
В течение беременности проводят три скрининга: первый, второй и третий. От результатов второго скрининга зависит очень многое, в частности стоит ли сохранять беременность или есть медицинские показания для ее прерывания.
О возможных дефектах в развитии и строении плода свидетельствуют как визуально полученные данные (с помощью УЗИ), так и маркеры — косвенные признаки, определяемые биохимическим путем.
Второй скрининг при беременности состоит из комплекса процедур и анализов, на основе которых можно провести диагностику состояния плода.
Он делается, когда необходимо проверить или подтвердить результаты первого скрининга, а также, если со времени первого скрининга в состоянии беременной произошли изменения, не вписывающиеся в картину нормального течения беременности.
Показания для проведения исследования во втором триместре:
- в последние месяцы в семье имелись больные инфекционными заболеваниями;
- у матери имеется одна или несколько болезней, способных передаваться генетически;
- у матери уже были выкидыши или рождались недоношенные дети;
- в анамнезе женщины есть случай внутриутробной гибели плода;
- ранее женщина рожала детей с пороками развития.
Также врач обязательно назначит скрининг во втором триместре, если:
- результаты первого УЗИ дали основания для подозрений патологического развития плода;
- во время второго триместра будущая мать переболела острым инфекционным заболеванием;
- после 14-й недели беременности у женщины обнаружили опухоль.
В некоторых случаях может потребоваться заключение генетика о необходимости полного дородового исследования, но в большинстве случаев делают одно лишь повторное УЗИ и можно обойтись без биохимических анализов.
Видео:
Второй скрининг проводится на 20 – 24 неделе беременности — это оптимальный срок, когда уже хорошо видно плод и его органы. На этом сроке уже можно сделать трехмерную реконструкцию.
Во второй скрининг входят:
- Углубленное ультразвуковое исследование;
- Биохимия крови для обнаружения альфа-фетопротеина, эстриола и других веществ-маркеров.
Во время прохождения обследования во втором триместре беременности нужно учитывать результаты, полученные при прохождении скрининга первого триместра, и биохимические показатели, полученные в сроки 16 – 19 недель беременности.
Что поддается диагностированию?
УЗИ-диагностику во время второго триместра делают только трансабдоминально, то есть исследуют плод через кожу матери, не вводя датчик во влагалище.
Процедура проходит следующим образом: женщина ложится на спину, врач проводит по животу датчиком УЗИ- аппарата. Процедура не вызывает никакого неудобства.
Фото:
Для проведения биохимических исследований в рамках второго скрининга женщина должна прийти в медучреждение натощак и сдать кровь из вены.
В лаборатории ей придется предъявить полученный ранее результат УЗИ и записать в анкету некоторые данные, касающиеся ее текущего здоровья и наследственности.
Детали подготовки
К УЗИ во втором триместре беременности специально готовиться не потребуется, потому что кишечник и так уже отодвинут вглубь увеличенной маткой, а наполненный мочой пузырь, выполнявший в начале беременности роль экрана для ультразвуковых волн, теперь заменяет амниотическая жидкость.
Для сдачи же крови потребуется некоторая подготовка: накануне нельзя есть цитрусовые, шоколад и какао, жирные и жареные блюда, морепродукты.
За четыре часа до сдачи анализа можно попить, лучше воду без газа, и в количестве не более сто – сто пятьдесят миллилитров. Прием пищи нужно прекратить еще накануне.
Видео:
На что смотрят во время второго скрининга?
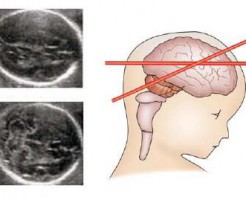
УЗИ на сроке двадцать недель позволяет обнаружить у плода грубые анатомические дефекты.
Если есть лицевые трещины, анатомические пороки и дефекты внутренних органов — УЗИ во втором триместре все это покажет.
Большинство аномалий, обнаруженных на этом сроке, в дальнейшем не лечатся хирургически и являются медицинским показанием для прерывания беременности.
Именно поэтому врачи смотрят на этом сроке на результаты анализов так тщательно.
Маркерами хромосомных патологий можно считать обнаруженные на УЗИ:
- приостановку скорости роста плода;
- короткие кости;
- истончение и укорочение кости носа;
- кисту в сплетении мозговых сосудов;
- увеличение полостей в головном мозге;
- пиелоэктазию (чрезмерное раскрытие лоханок почек).
Показатели УЗИ
Во втором триместре во время ультразвукового исследования врачи смотрят на:
- фетометрию (размеры плода);
- строение лица: размер носовой кости, отсутствие лицевой расщелины, присутствие обоих глазных яблок;
- состояние внутренних органов — все органы должны быть в норме развиты и соответствовать возрасту плода;
- степень созревания легких;
- число пальчиков у плода;
- объем амниотической жидкости;
- толщину и достаточность созревания плаценты;
- положение маточных придатков, шейки и тела.
После визуальной оценки строения и величины плода и его органов выдаются результаты обследования, в которых указывается, соответствует или нет развитие малыша заявленному сроку беременности, а также есть или нет у него аномалии развития.
Сейчас существует PRISKA — специальная методика расчета рисков появления хромосомных аномалий.
Большинство медицинских учреждений имеют возможность провести это исследование во время второго скрининга.
Видео:
Результаты, полученные с помощью методики PRISKA, позволяют сделать вывод, существует ли у плода повышенный риск хромосомных отклонений.
Методика состоит из трех этапов:
- Женщина сдает кровь из вены и проходит УЗИ;
- Заполняется подробная медицинская анкета, данные из которой будут использоваться для расчетов;
- Собранную информацию вводят в компьютерную программу, которая произведет расчет рисков и выдаст результаты.
Специалист проанализирует результаты и заполнит специальный бланк, в котором даст заключение о возможности возрастного риска и риска по отдельным заболеваниям.
Результаты и расшифровка исследования будут указаны и на общем бланке второго перинатального скрининга.
Результаты анализа крови
После прохождения биохимического анализа лаборант выдаст бланк с рядом цифр и букв. Их расшифровка — дело несложное, доступное не только врачу, но и самой беременной.
Биохимический анализ крови на сроке 16 – 20 недель позволяет выявить уровень четырех гормонов: ХГЧ, E3, АФП, иногда выявляют и уровень ингибина.
Понедельные нормы содержания гормонов в сыворотке крови во втором триместре следующие:
- 16 недель, норма ХГЧ – от 10 до 58, АФП – от 15 до 95, E3 – от 5,4 до 21;
- 17 недель, норма ХГЧ и АФП – от 8 до 57, E3 – от 6,6 до 25;
- 18 недель, норма ХГЧ и АФП – от 8 до 57, E3 – от 6,6 до 25;
- 19 недель, норма ХГЧ – от 7 до 49, АФП – от 15 до 95, E3 – от 7,5 до 28;
- 20 недель, норма ХГЧ – от 1,6 до 49, АФП – от 27 до 125, E3 – от 7,5 до 28.
Выходящие за пределы нормы показатели уровня гормонов говорят о возможных нарушениях в развитии плода или о плохом здоровье будущей матери.
Так, например, уровень АПФ выше нормы говорит о ненормальности развития нервной трубки, пищеварительной системы, пупочной грыже, вирусной инфекции.
АПФ ниже нормы бывает при синдромах Дауна, Эдвардса, но также такое может случиться при неправильном определении возраста плода.
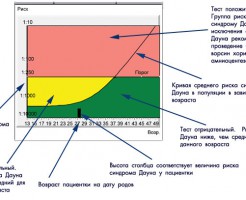
Для оценки данных, полученных во время второго скрининга беременности существует MoM — цифра, выражающая среднее значение показателей, собранных у беременных того же возраста и веса.
Также учитывается, в каком районе будущая мать проживает. Показатели конкретной женщины делят на среднее значение (МоМ), полученное в результате обследования женщин того же возраста и проживающих в том же районе.
Норма колеблется в интервале 0,5 – 2,5 MoM, в противном случае потребуется дополнительная консультация специалиста по генетике.
Вероятный риск каждой патологии записывается дробью.
Вот расшифровка этих цифр:
- Вероятность меньше 1:380 — норма;
- Показания по какой-либо генетической аномалии находятся в интервале 1:250 – 1:360 — беременная находится в группе усиленного риска — в этом случае консультация специалиста по генетике обязательна;
- Вероятность 1:100 — вероятность очень высока, беременной лучше дополнительно пройти инвазивную диагностику, для которой потребуется получить генетический материал самого плода.
Двадцать недель — рубеж, когда еще можно определить количество гормонов в крови, позже они уже не выявляются.
Если второй скрининг проводят на сроке 21-22 недели, то придется ограничиться только УЗИ-исследованием, что нежелательно, так как второй скрининг просто так не назначают и если беременная его проходит, значит, у врачей есть повод подозревать аномалии.
Фото:
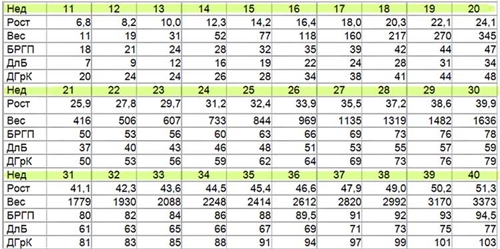
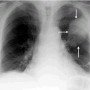
Бипариентальный размер (между височными косточками) – БПР или БРГП; Длина бедра – ДлБ; Диаметр грудной клетки — ДГрК
Таким образом, результаты второго скрининга позволят врачам сделать заключение о степени риска распространенных хромосомных патологий.
Диагностика базируется на данных биохимического и УЗИ-исследования. Путем определенных расчетов высчитываются вероятности по каждой патологии.