Исследование на фрагментацию ДНК сперматозоидов
Одна из возможных причин бесплодия мужчины — фрагментация ДНК сперматозоидов.
Чтобы своевременно установить наличие патологии, в медицине применяются несколько различных методик. По результатам исследования можно сделать выводы о причинах нарушений и назначить соответствующее лечение.
Содержание:
Повреждения ДНК сперматозоидов — суть проблемы
По статистике, около 20 % беременностей заканчиваются выкидышем или отсутствием естественного развития.
Причины репродуктивных потерь кроются не только в общем состоянии здоровья супружеской пары, как это считалось раньше, но и в качественном уровне спермы.
Благодаря современным технологиям удалось установить, что причиной бесплодия может быть фрагментация ДНК спермограммы — нарушение, которое сложно диагностировать обычными методами.
На первый взгляд, видимых причин бесплодия пары может и не быть. И только пройдя тест на фрагментацию ДНК сперматозоидов, можно с определенностью сделать выводы о возможности успешного зачатия.
Проблема фрагментации ДНК генетического материала мужчины заключается в разрушении целостности нуклеиновой цепочки, расположенной в сперматозоиде, при котором дезоксирибонуклеиновый блок теряет связь с другими структурными элементами.
Чем больше подобных разрывов, тем меньше шансов на оплодотворение, поскольку генетический материал поврежден и не может быть передан эмбриону.
Сперматозоиды с поврежденной ДНК сохраняют подвижность и в отдельных случаях могут сохранить способность к оплодотворению, однако развитие плода останавливается еще на ранней стадии.
У здорового мужчины количество сперматозоидов с поврежденной ДНК не превышает 15 % от общей численности, 15 – 20 % снижают вероятность естественной беременности и требуют врачебного вмешательства, тогда как при фрагментации 30 % и больше наблюдается бесплодие, справиться с которым не всегда под силу даже медикам.
Чем выше процент фрагментации, тем меньше шансов на удачное оплодотворение не только естественным путем, но и посредством ЭКО или ИКСИ.
Анализ фрагментации ДНК сперматозоидов назначают при:
- длительном бесплодии;
- неудачных попытках ЭКО;
- неудачном вынашивании беременности;
- подготовке к применению репродуктивных технологических методик;
- в случаях хронических заболеваний мочеполовой системы;
- для оценки качественного уровня донорской спермы.
В ходе исследований происходит оценка целостности ДНК сперматозоидов и таким образом определяется вероятность зачатия.
Причины и лечение
Под фрагментацией медики подразумевают прерывание связей между структурами, созданными нуклеиновыми кислотами, из которых состоит ДНК. Повреждение целостности может произойти в силу множества причин.
Внутренние причины касаются непосредственно естественных биологических процессов, происходящих в семенниках. В здоровом организме процессы отбраковки некачественных сперматозоидов происходят самостоятельно.
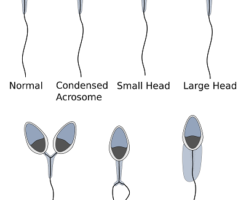
Зарождение и созревание сперматозоидов происходит в семенниках. Некоторые из них могут иметь патологии — генетическую несостоятельность, аномальное строение или недостаточную подвижность.
Чтобы фрагментированный сперматозоид не смог проникнуть в семенные протоки, система отбора выделяет и уничтожает его.
Под влиянием определенных факторов система может не сработать, и тогда поврежденный сперматозоид попадает в семенную жидкость.
Наличие разрушенной ДНК в сперматозоидах не влияет на качество эякуляции, но не может гарантировать успешного оплодотворения.
Наряду с этим к внутренним факторам, влияющим на состояние структуры ДНК половых клеток, относится неполное созревание.
Цикл развития здорового сперматозоида предусматривает несколько последовательных этапов, ведущих к зрелости и старости.
Оптимальным для оплодотворения считается созревший сперматозоид. На ранних стадиях развития сперматозоиды еще не способны поддерживать целостность цепочек ДНК.
Если этап созревания спермия так и не наступил, то его дезоксирибонуклеиновая кислота теряет целостность цепочек.
К внешним факторам, определяющим состояние ДНК спермия, относятся:
- рентгеновское излучение;
- лечение посредством химиотерапии при онкологии;
- варикоз семенных канатиков;
- высокая температура;
- воспалительные процессы;
- инфекционные заболевания;
- токсические отравления;
- курение, алкоголь;
- плохая экология;
- стрессы;
- генетическая предрасположенность.
Восстановление ДНК (дефрагментация) теоретически возможно, но на практике случается редко. Чаще всего процессы обновления запускаются яйцеклеткой по отношению к оплодотворившему ее сперматозоиду.
Восстановление цепочек дезоксирибонуклеиновой кислоты зависит от количества поврежденных структур и их специфики.
Большую роль играет возраст женщины — чем моложе яйцеклетка, тем выше ее потенциал к восстановлению ДНК спермия.
Поврежденные нуклеиновые цепочки сперматозоида можно восстановить с помощью медицины, но чтобы лечить, необходимо установить причины, которые привели к высокой фрагментации.
Методы проверки
Лечение мужского бесплодия требует тщательного изучения факторов, спровоцировавших появление патологий.
Средства современной медицины позволяют с определенностью сказать, насколько высок уровень фрагментации ДНК и каковы шансы на зачатие.
Чтобы установить факт фрагментации ДНК, медики применяют такие методы, как TUNEL-тест и спермограмму.
Видео:
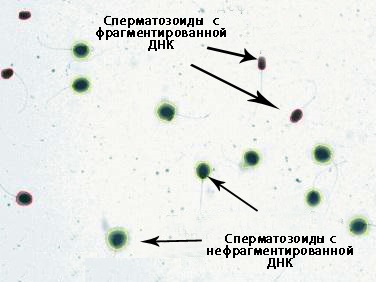
TUNEL-тест заключается в исследовании эякулята посредством микроскопа. Тест проходит в условиях лаборатории и предусматривает добавление к семенной жидкости специальных реактивов, под воздействием которых поврежденные сперматозоиды меняют свой цвет.
С помощью подключенного к компьютеру микроскопа исследователи анализируют полученные данные.
Прежде всего, TUNEL-тест позволяет установить процентное соотношение между количеством здоровых и поврежденных сперматозоидов, благодаря чему можно сделать выводы о состоянии сперматозоидов пациента и спрогнозировать развитие ситуации в будущем.
Чтобы получить направление на прохождение TUNEL-теста, необходимо обратиться к репродуктологу.
После процедуры пациент получает на руки документ, в котором указываются результаты исследования и снимок сперматозоидов.
С помощью точных данных о количестве поврежденных сперматозоидов врач определяет методику лечения и шансы на успех.
Цвет сперматозоидов на снимке довольно убедительно показывает наличие фрагментации, поэтому общие выводы о качестве спермы пациент может сделать даже без расшифровки специалиста.
TUNEL-тест позволяет установить реальные показатели качества семенной жидкости и сделать прогнозы по лечению и восстановлению способности к оплодотворению сперматозоидов пациента.
TUNEL-тест назначают при:
- бесплодии с неясной этиологией;
- неудачных попытках ЭКО;
- частых выкидышах;
- диагнозе «варикоз семенных канатиков»;
- возрасте мужчины более 45 лет;
- длительном повышении температуры;
- заморозке спермы.
Подготовительные меры перед проведением теста предусматривают половое воздержание в течение минимум трех дней, отказ от курения и употребления алкогольных напитков в течение недели.
Пациенту не рекомендуется посещать бани и сауны, проводить какие-либо тепловые процедуры или пользоваться подогревом сиденья в автомобиле. Прием лекарств перед прохождением процедуры согласовывается с лечащим доктором.
Метод TUNEL считается достаточно эффективным, чтобы на его основании делать выводы и прогнозы.
Особенности проведения спермограммы
Метод спермограммы широко известен в репродуктивной медицине и применяется для определения качества эякулята и причин появления проблем с оплодотворением.
Сведения, полученные с помощью спермограммы, позволяют определить и изучить все параметры семенной жидкости, включая уровень кислотности, количество лейкоцитов, морфологическую специфику и степень подвижности сперматозоидов.
Параллельно оцениваются такие важные показатели характеристики спермы, как цвет и запах.
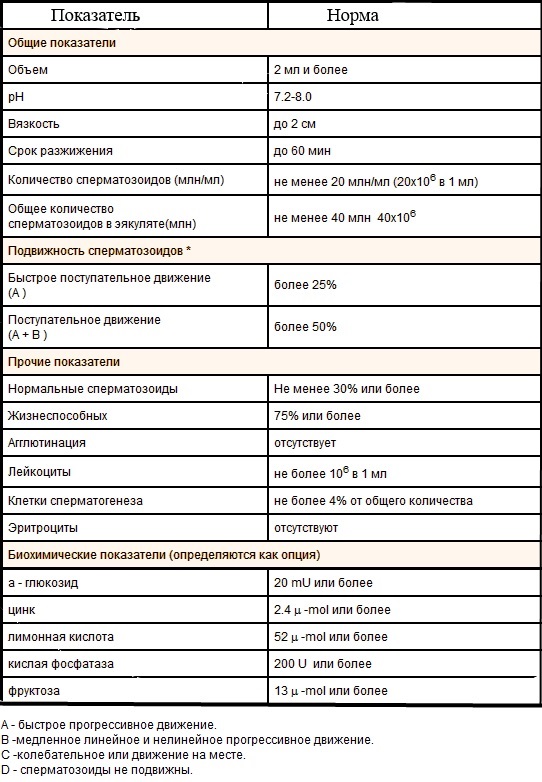
Нормальными считаются следующие показатели, полученные при помощи спермограммы:
- величина всего объема семенной жидкости — не менее 2 мл;
- уровень кислотности от 7,2 до 8,0;
- концентрация эякулята 20 млн/мл;
- количество спермиев – не менее 4 млн;
- степень подвижности сперматозоидов – не менее 50 %
- нормальная форма не менее чем у 30 % сперматозоидов;
- запах — каштановый;
- цвет — белый, с кремовым или розовым оттенком.
Если данные, полученные в результате спермограммы, имеют отклонения от нормы, врач назначает дополнительные лечебные меры.
Сдача мужского биоматериала проходит в лабораторных условиях. Для сбора семенной жидкости в медицинском учреждении предусмотрены специальные комнаты и стерильная тара.
Современные достижения репродуктивной медицины позволяют успешно бороться с фрагментацией ДНК в большинстве случаев. Главное – не отчаиваться и выполнять все предписания специалистов.









У мужа спермограмма нормальная, а потенция плохая, уже даже смартпрост решили домой купить. Почему так бывает?