Последствия переливания крови при низком гемоглобине
Когда приходится выбирать между жизнью и смертью, врачи используют переливание крови при низком гемоглобине.
Процедура способствует быстрой нормализации состояния больного, но таит в себе опасности. Узнайте из статьи, как может помочь переливание при низком гемоглобине и почему врачи неохотно используют этот способ лечения.
Содержание:
Переливание компонентов крови
В последние десятилетия в трансфузиологии произошли изменения революционного характера. Особенно они затронули клиническую гематологию.
Если в середине XX века при низком уровне гемоглобина у пациентов с раком крови, анемиями и другими заболеваниями крови использовали «теплую» (цельную) кровь и эритроцитную массу, то сейчас применяют трансфузию кровяных компонентов, в том числе красных телец.
В современной медицине «теплую» кровь переливают только в экстренных случаях: в хирургии, травматологии и акушерстве. Гематологи используют для лечения клеточные составляющие плазмы и ее препараты.
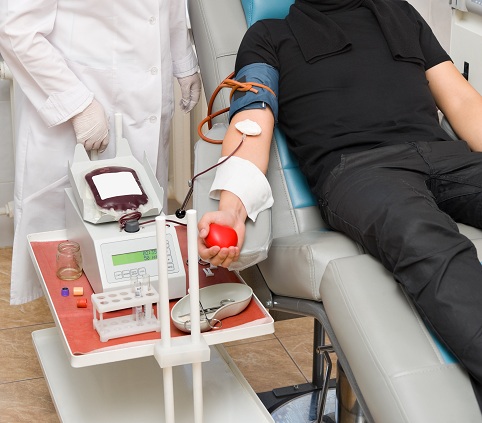
Насколько оправдан отказ от цельной законсервированной крови? Практика показала, что компоненты имеют не меньшее терапевтическое действие.
Сейчас для повышения низкого гемоглобина во всем мире используется эритроцитная масса в виде взвеси, восстановленная, отмытая или замороженная. В последнее время в гематологии стали чаще применять аутологичную эритроцитную массу.
Показания для применения эритроцитной массы — крайне низкий уровень гемоглобина, возникший из-за объемной кровопотери или в результате лучевой терапии.
Эритроцитную массу переливают пациентам с выраженным анемическим симптомокомплексом. Целью переливания является поддержание уровня гемоглобина не меньше 90 г/л.
Уровень Hb в крови может варьироваться в зависимости от возраста и пола пациента, вида заболевания и сопутствующих недугов, поэтому показания к введению эритроцитной массы всегда строго индивидуальны.
Основанием для вливания эритроцитной массы будут быстрое ухудшение здоровья, одышка, сердцебиение, бледность слизистых и кожи.
Сколько можно влить трансфузионного материала за один раз? В некоторых случаях требуется вливать внушительные объемы эритроцитов, но большие дозы (более 0,5 л в сутки) опасны для состояния больного, так как увеличивается риск послетрансфузионных осложнений.
При определении достаточного объема гемотрансфузии в среднем придерживаются следующего соотношения: при потере больным более 1 литра крови на каждый литр кровопотери переливают по одной-две дозы эритроцитарной массы и плазмы и до полутора литра солевых растворов.
Переливание эритроцитов гематологическим больным
Больные с заболеваниями крови должны проходить адекватную химическую терапию, при необходимости используется пересадка стволовых клеток.
Кроме того, применяется поддерживающая терапия, главным образом состоящая из трансфузионного гемакомпонентного лечения.
Гематологическим больным эритроцитарную массу переливают только при тяжелых формах железодефицитной анемии.
Особенно показано переливание крови при низком гемоглобине пожилым больным или перед срочным хирургическим вмешательством с большой кровопотерей.
При остром лейкозе переливание эритроцитарной массы (ЭМ) показано при низком гемоглобине (меньше чем 90 грамм на литр).
Поддерживать данный уровень во время химиотерапии помогает переливание 1 – 1,5 литра эритроцитарной массы.
При гемобластозах трансфузию эритроцитов обязательно проводят еще на стадии подготовки к химиолечению, так как при низком гемоглобине в крови химиотерапия не показывает нужных результатов и переносится гораздо тяжелее.
Переливание эритроцитарной массы отличаются от обычного переливания крови прежде всего скоростью процедуры. Компоненты гуще натуральной крови.
Если нужно перелить их быстрее, то врач разводит эритроцитарную массу изотоническим раствором хлорида натрия. Для смешивания двух жидкостей в капельницу вставляют Y-образные трубки.
Массу переливают только в слегка подогретом виде, ее температура должна быть 35 – 37 градусов. Перед процедурой врач еще раз определяет у пациента группу и резус-фактор и выбирает соответствующую ЭМ.
За несколько минут до начала трансфузии делают пробы на совместимость, смешивая на предметном стекле каплю крови пациента, две капли ЭМ и 5 капель физраствора.
За смесью внимательно наблюдают. Если через 3 минуты в ней не появились признаки сворачивания, то трансфузионный материал совместим с кровью больного.
Видео:
Кроме главных, существует второстепенные группы крови. Для окончательной проверки совместимости проводят биологическую пробу — пациенту вливают небольшое количество (20 – 25 мл) трансфузионного материала, перекрывают капельницу и наблюдают.
Процедуру можно продолжать, если после теста у больного не наблюдаются покраснение лица, беспокойство, одышка, не повышается пульс.
Противопоказания к переливанию крови
Пациенты с низким гемоглобином, которым делали много переливаний, приобретают зависимость от гемотрансфузии.
У таких пациентов развивается гемосидероз, что ограничивает возможность переливания крови. Пациентам с гемосидерозом поддерживают уровень гемоглобина не менее 80 грамм на литр.
Главными правилами терапии с использованием компонентов крови являются:
- принцип достаточности;
- индивидуальный подход.
Если пониженный или низкий гемоглобин — следствие хронических заболеваний негематологического характера, отравлений, ожогов, воспалительных инфекций, то переливание должно быть строго ограниченным, только для поддержки естественного эритроцитообразования.
При сильной анемии нет абсолютных противопоказаний к вливанию эритроцитной массы. Можно приступать к переливанию крови, если уровень гемоглобина упал ниже 70 г/л, пациент страдает от одышки или при наличии сердечно-сосудистых осложнений.
В таких случаях предпочтение отдают размороженной, отмытой или фильтрованной эритроцитарной массе.
Относительными противопоказаниями к переливанию являются:
- затяжная почечная или печеночная недостаточность;
- остропротекающее воспаление эндокарда;
- сердечные заболевания с недостаточным кровообращением;
- гипертония 3 степени;
- сужение просвета сосудов мозга;
- серьезные патологии кровообращения в мозгу;
- туберкулез;
- остропротекающий ревматизм;
- легочные отеки.
Существуют побочные эффекты от переливания эритроцитарной массы в виде аллергического ответа организма больного.
Посттрансфузионные реакции начинается через 10 – 20 минут после начала переливания и продолжаются до нескольких часов.
К их числу относятся: покраснение кожи, небольшой озноб, повышение температуры тела, дискомфорт в грудной клетке, боль в пояснице.
Видео:
Клиника имеет разную степень выраженности. Побочные эффекты должны полностью исчезнуть через три-четыре часа после окончания процедуры.
Переливание показано при многих заболеваниях, но при этом оно остается опасной процедурой со множеством противопоказаний.
Низкий гемоглобин не является абсолютным показанием для трансфузии. Если можно обойтись менее опасными и дорогостоящими методами, чем переливание ЭМ, то лучше воспользоваться ими.